Stammzellentherapie
Bei der Stammzellentherapie handelt es sich um eine Behandlungsmethode, bei der Stammzellen zur Reparatur oder Regeneration beschädigter, erkrankter oder dysfunktionaler Gewebe im Körper eingesetzt werden.
Kleinhirnprolaps
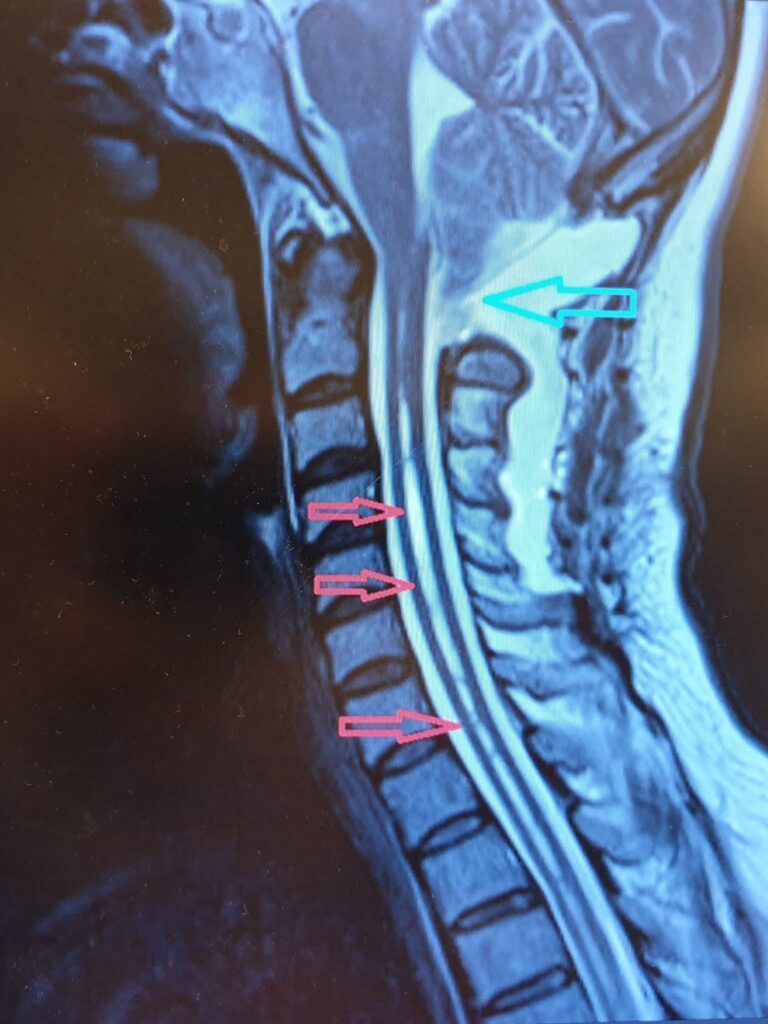
Startseite Kleinhirnprolaps / Kleinhirnprolaps (Chiari-Malformation) Was ist ein Kleinhirnprolaps (Chiari-Malformation)? Die Chiari-Malformation (Kleinhirnprolaps) ist eine Erkrankung, bei der bestimmte Strukturen des Kleinhirns, des sogenannten Gleichgewichtszentrums, in den Wirbelkanal vorfallen und den Hirnstamm komprimieren. Anzeichen und Symptome Die Chiari-Malformation wird meist zufällig entdeckt. In fortgeschrittenen Stadien kann sie Kopfschmerzen, Gleichgewichtsstörungen, Ungeschicklichkeit, Schwindel, Schluckbeschwerden und viele andere Probleme verursachen, insbesondere bei Kindern, die durch Anstrengung, Weinen oder Lachen ausgelöst werden. Kopfschmerzen, die durch Weinen, Anstrengung und Lachen ausgelöst werden Gleichgewichtsstörungen und Ungeschicklichkeit Schwindel Schluckbeschwerden Koordinationsprobleme Behandlungsansätze Während in frühen Stadien Nachsorge und Rehabilitation die wichtigsten Behandlungsoptionen sind, wird in fortgeschrittenen Fällen eine Operation in Betracht gezogen. Chirurgische Eingriffe werden durchgeführt, um aktuelle Symptome zu lindern oder zukünftigen Problemen vorzubeugen. 1. Konservative Behandlung: Regelmäßige Nachsorge und Beobachtung, Physiotherapie und Rehabilitation, symptomatische Behandlung, Anpassung des Lebensstils. 2. Chirurgische Behandlung: In fortgeschrittenen Fällen kann ein chirurgischer Eingriff erforderlich sein: Dekompression der hinteren Schädelgrube, Erweiterung der Dura mater, Reduzierung des Hirnstammdrucks. Behandlungsziele: Ziel ist die Linderung der aktuellen Beschwerden, der Erhalt neurologischer Funktionen und die Prävention zukünftiger Komplikationen. Verwandte Erkrankungen: Transkranielle Magnetstimulation (TMS), Tethered-Cord-Syndrom, Wirbelsäulenfrakturen.
TMS (Transkranielle Magnetstimulation)
Startseite der transkraniellen Magnetstimulation (TMS) / Was ist transkranielle Magnetstimulation (TMS) oder Hirnstimulation? Das Gehirn ist ein Organ, das durch elektrische Impulse von Neuronen funktioniert. Bei bestimmten Erkrankungen können diese elektrischen Impulse in verschiedenen Hirnregionen gestört sein. Diese Störungen werden extern mittels transkranieller Magnetstimulation (TMS) behandelt. Wie wirkt TMS und wie wird sie angewendet? TMS wird 2–3 cm über dem Schädel mithilfe einer Spule appliziert. Das erzeugte Magnetfeld aktiviert einen elektrischen Strom in der Großhirnrinde und depolarisiert dadurch die Neuronen. TMS hat je nach Frequenz unterschiedliche Wirkungen: Hochfrequente TMS bewirkt Erregung (Exzitation) im Stimulationsbereich, während niederfrequente TMS Hemmung (Inhibition) bewirkt. Bei repetitiver TMS werden die Magnetimpulse in schneller Folge abgegeben. Ort, Intensität und Zeitintervall der Stimulation werden individuell an die jeweilige Erkrankung angepasst. Wo wird TMS eingesetzt? TMS kann bei vielen verschiedenen psychiatrischen und neurologischen Erkrankungen eingesetzt werden. Psychiatrische Erkrankungen: Schwere Depression (FDA-zugelassen), Angststörungen, Hyperaktivität und Aufmerksamkeitsdefizitstörung. Neurologische Erkrankungen: Migräne (FDA-zugelassen), Parkinson, Essentieller Tremor, Tinnitus. Weitere Anwendungsgebiete: Adipositas (Unterdrückung des Hungergefühls), Behandlung von Depressionen in der Schwangerschaft. EINE MEDIKAMENTENFREIE LÖSUNG FÜR DEPRESSIONEN IN DER SCHWANGERSCHAFT MIT TMS: Depressionen können bei einem Teil der Mütter, wie z. B. , während der Schwangerschaft und im frühen Wochenbett auftreten. Die Behandlung gestaltet sich besonders schwierig, da Medikamente gegen Depressionen in der Schwangerschaft dem Baby schaden können. Zusätzlich zu motivierenden Gesprächen und kognitiven Verhaltenstherapien, die je nach Schweregrad der Symptome der Mutter eingesetzt werden, kann TMS als somatische Behandlung Patientinnen während der Schwangerschaft und im Wochenbett helfen. GIBT ES NEBENWIRKUNGEN? Patientinnen verspüren während der TMS-Anwendung keine Schmerzen. Die aktuellen Sicherheitsprotokolle passen die Stimulationsstärke an die individuelle motorische Schwelle an. VERWANDTE ERKRANKUNGEN: Tethered-Cord-Syndrom, Wirbelsäulenfrakturen, Karpaltunnelsyndrom
Tethered-Cord-Syndrom
Startseite zum Tethered-Cord-Syndrom / Tethered-Cord-Syndrom: Dies ist eine Erkrankung, bei der das Rückenmark aufgrund des schnelleren Wachstums der Wirbelknochen im Vergleich zum Rückenmark normalerweise unterhalb des zweiten Lendenwirbels (L2) endet. Das Tethered-Cord-Syndrom (TSS) kann isoliert oder in Verbindung mit Erkrankungen auftreten, bei denen der Rückenmarksack reißt oder sackartig wird (Meningozele, Meningomyelozele, Lipomeningomyelozele, Myeloschistozele, Diastometomyelie, Syringomyelie und Dermalsinusitis). Symptome: Dermatologische (Haut-)Befunde: Vermehrter Haarwuchs, Grübchen, gerötete, narbige Hautstellen und Löcher in der Haut an der Taille können Anzeichen eines fixierten Rückenmarks sein. Orthopädische Befunde: Die Füße können nach innen gedreht sein, und die Beine können O-Beine aufweisen. Urologische Befunde: Es kann zu verzögerter Harnkontrolle oder später auftretender Harninkontinenz kommen. Diagnose und Behandlung: Kinder mit diesen Erkrankungen sollten unbedingt eine MRT-Untersuchung erhalten. Wird ein Tethered-Cord-Syndrom festgestellt, ist eine operative Lösung des Rückenmarks erforderlich. Verwandte Erkrankungen: Wirbelsäulenfrakturen, Karpaltunnelsyndrom, Piriformis-Syndrom
Wirbelsäulenfrakturen
Startseite Wirbelsäulenfrakturen / Wirbelsäulenfrakturen: Wirbelsäulenfrakturen gehören zu den häufigsten Ursachen starker Rückenschmerzen, insbesondere bei älteren Erwachsenen. Viele Patienten, denen aufgrund von Wirbelfrakturen infolge von Stürzen oder leichten Überlastungen früher monatelange Bettruhe verordnet wurde – darunter Osteoporose-Patienten, Krebspatienten und Patienten mit Wirbelfrakturen durch Stürze oder leichte Überlastungen –, können heute einfach behandelt werden und erfahren eine schnelle Linderung ihrer starken Schmerzen. Was ist Vertebroplastie? Die Vertebroplastie ist ein spezielles interventionelles Verfahren zur Behandlung von Frakturen der vorderen Wirbelsäule, Schäden durch Krebs oder bestimmten angeborenen Gefäßerkrankungen. Bei der Vertebroplastie wird unter örtlicher Betäubung und radiologischer Kontrolle eine Substanz namens Polymethylacrylat (Knochenzement) in den geschädigten Wirbelknochen injiziert, um diesen zu stärken. Der Patient kann am selben oder am folgenden Tag entlassen werden. Verwandte Erkrankungen: Karpaltunnelsyndrom, Piriformis-Syndrom, Bandscheibenvorfall der Halswirbelsäule
Karpaltunnelsyndrom
Startseite Karpaltunnelsyndrom / Karpaltunnelsyndrom Das Karpaltunnelsyndrom (KTS) ist eine fortschreitende Erkrankung, die die ersten drei Finger einer oder beider Hände betrifft. Es äußert sich durch Schmerzen, Taubheitsgefühl und Schwäche aufgrund der Kompression des Medianusnervs, der sich in der Mitte des Handgelenks befindet und die ersten drei Finger versorgt. Ursachen des Karpaltunnelsyndroms: Menschen mit einem angeborenen Engstand des Handgelenks neigen zu klinischen Symptomen. Es tritt häufiger bei Übergewichtigen, Alkoholkonsumenten, Diabetikern und Menschen mit Gefäßerkrankungen auf. Das Karpaltunnelsyndrom wird durch erhöhten Druck im Gelenkkanal verursacht. Dieser Druck hängt von der Handposition ab. Mechanische Faktoren am Arbeitsplatz spielen in den meisten Fällen eine Rolle. Häufige Wiederholungen bestimmter Bewegungen werden mit dem Karpaltunnelsyndrom in Verbindung gebracht. Risikofaktoren: Schreiner und Handwerker, Tennisspieler, Personen, die häufig mit den Händen spülen, Autofahrer, Personen, die wiederholte Handgelenksbewegungen ausführen, sowie während der Schwangerschaft (vorübergehende Beschwerden). Patienten wachen oft wenige Stunden nach dem Einschlafen mit einem Gefühl von Schwellung, Taubheit und Kribbeln in der gesamten Hand auf. Die Finger sind steif, und die Patienten fühlen sich geschwollen und angespannt; objektiv lässt sich jedoch keine Veränderung feststellen. Die Patienten schütteln und reiben ihre Hände, stehen oft auf, und kurz darauf tritt Linderung ein. Manchmal tritt die Taubheit mehrmals pro Nacht wieder auf und verursacht erhebliche Schlafstörungen. Symptome sind nächtliches Erwachen mit Taubheitsgefühl in der Hand, Schwellungs- und Spannungsgefühl in der Hand, Steifheit der Finger, Ausbreitung der Taubheit auf Unterarm, Schulter und Nacken sowie verstärkte Beschwerden nach Hausarbeit. Im späteren Verlauf kommt es zu Kraftverlust und Muskelschwund in der Handfläche. Diagnose des Karpaltunnelsyndroms: Eine definitive Diagnose kann mittels Elektromyographie (EMG) gestellt werden. Behandlung des Karpaltunnelsyndroms: Konservative Behandlung: Bei Patienten mit starker sensorischer, aber keiner motorischen Beeinträchtigung sind nächtliche Handgelenkstützen, die das Handgelenk in einer neutralen Position halten und gleichzeitig die freie Beweglichkeit der Finger ermöglichen, sehr hilfreich. Die Symptome lassen sich nach einer Hydrocortison-Injektion in den Karpaltunnel lang anhaltend lindern. Obwohl über gute Ergebnisse mit niedrig dosiertem oralem Cortison berichtet wurde, liegen keine weiteren Berichte über die Wirkung dieser Behandlung vor. Chirurgische Behandlung: Patienten, deren Symptome trotz medikamentöser Therapie fortbestehen, sollten sich unverzüglich einer Operation unterziehen, bevor sich die Nervenschädigung verschlimmert. Die Druckentlastung des Nervs durch den Eingriff beugt weiteren Schäden vor. Merkmale des Eingriffs: Kein Krankenhausaufenthalt erforderlich. Die ambulante Behandlung erfolgt unter örtlicher Betäubung. Der Druck auf den Nerv wird reduziert. Verwandte Erkrankungen: Piriformis-Syndrom, zervikaler Bandscheibenvorfall, lumbaler Bandscheibenvorfall
Piriformis-Syndrom
Startseite zum Piriformis-Syndrom / Piriformis-Syndrom: Das Piriformis-Syndrom ist eine seltene Erkrankung, die durch Druck des Piriformis-Muskels im Gesäß auf den nahegelegenen Ischiasnerv verursacht wird. Es äußert sich durch Schmerzen im Gesäß und in den Beinen. Der Piriformis ist ein flacher Muskel im Gesäß. Er entspringt an der Lendenwirbelsäule und setzt an der Oberseite der Oberschenkelknochen an. Er stabilisiert die Hüfte und ermöglicht deren Seitwärtsbewegung, was das Gehen unterstützt. Ein Krampf dieses Muskels kann den Ischiasnerv komprimieren und Taubheitsgefühl, Kribbeln und Schmerzen im Gesäß, in den Oberschenkeln und Beinen auf der betroffenen Seite verursachen. Da die Symptome denen anderer Erkrankungen, wie beispielsweise eines Bandscheibenvorfalls, ähneln, kann das Piriformis-Syndrom leicht mit diesen verwechselt werden. Es kann plötzlich auftreten oder sich allmählich entwickeln. Das Piriformis-Syndrom tritt bei Frauen sechsmal häufiger auf als bei Männern, da der Quadrizepsmuskel im Becken bei Frauen einen größeren Winkel aufweist. Arten des Piriformis-Syndroms: Primäres Piriformis-Syndrom: Es ist anatomisch bedingt. Die Muskel- und Nervenstrukturen variieren von Person zu Person. Wenn der Piriformis-Muskel strukturell nicht mit dem direkt darunter verlaufenden Nerv kompatibel ist, spricht man von einem primären Piriformis-Syndrom. Sekundäres Piriformis-Syndrom: Es entsteht durch Muskelschäden infolge von Traumata, Lebensstilfaktoren oder Vorerkrankungen. Diese Form macht den Großteil der Fälle aus. Ursachen des Piriformis-Syndroms: Verletzungen: Verkehrsunfälle, Verletzungen mit Muskelblutungen, Stürze, plötzliche Hüftdrehungen und Traumata können den Piriformis-Muskel schädigen. Lebensstil: Der Piriformis-Muskel kann durch übermäßige körperliche Anstrengung, aber auch durch längere Inaktivität geschädigt werden. Bewegungsmangel, langes Sitzen, insbesondere auf harten Oberflächen, eine durch Gewichtszunahme in der Schwangerschaft bedingte Verlagerung des Körperschwerpunkts, übermäßige körperliche Anstrengung, Laufen, repetitive Beinbewegungen und das Heben schwerer Gegenstände zählen zu den Ursachen. Anatomische Störungen: Beinlängendifferenzen, Wirbelsäulenverkrümmung (Skoliose), eine vorausgegangene Hüftoperation, ein Tumor im Hüftbereich oder eine Ausbuchtung eines Blutgefäßes (Aneurysma) können ebenfalls zu einer Schädigung des Piriformis-Muskels führen. Symptome des Piriformis-Syndroms: Schmerzen, die sich beim Sitzen, Stehen oder Liegen von mehr als 15–20 Minuten verschlimmern; Taubheitsgefühl und Kribbeln, die vom Steißbein bis zum Gesäß und zur Rückseite des Beins ausstrahlen; Schmerzen, die sich durch Bewegung bessern und in Ruhe zunehmen; Schmerzen beim Aufstehen aus dem Sitzen oder Hocken; Schwäche in den Beinen; Schwierigkeiten beim Sitzen; Schwierigkeiten beim Gehen, Schwanken; Schmerzen beim Aufstehen; Beinschwäche aufgrund von Muskelschwund in späteren Stadien. In einigen Fällen treten Bauch-, Hüft- und Leistenschmerzen auf; bei Frauen zusätzlich Schmerzen beim Geschlechtsverkehr. Behandlung des Piriformis-Syndroms: Eine frühzeitige, nicht-operative Behandlung ist beim Piriformis-Syndrom sehr wirksam. Diese umfasst Maßnahmen zur Reduzierung von Muskelverspannungen und -krämpfen im Alltag, Übungen zur Stärkung der Hüftmuskulatur, Physiotherapie und Medikamente. Konservative Behandlung: Hierbei kommen Maßnahmen zur Reduzierung von Muskelverspannungen, Übungen zur Stärkung der Hüftmuskulatur und physiotherapeutische Methoden zum Einsatz. Injektionstherapie: In manchen Fällen können Injektionen verabreicht werden, um Krämpfe und Schmerzen zu lindern, die Muskulatur zu entspannen und den Druck auf den Ischiasnerv zu reduzieren. Operative Behandlung: Wenn diese Behandlungsmethoden nicht zum Erfolg führen, sollte eine Operation als letzte Option in Betracht gezogen werden. Durch die Operation wird der Druck auf den Ischiasnerv reduziert. Verwandte Erkrankungen: Karpaltunnelsyndrom, Bandscheibenvorfall der Halswirbelsäule, Bandscheibenvorfall der Lendenwirbelsäule
Bandscheibenvorfall in der Halswirbelsäule
Startseite zum Thema Halswirbelsäulen-Bandscheibenvorfall / Halswirbelsäulen-Bandscheibenvorfall (Halswirbelsäulen-Bandscheibenvorfall) Die Halswirbelsäule besteht aus sieben Wirbeln. Zwischen den Wirbeln befindet sich eine Bandscheibe, die zwischen dem zweiten und dritten Halswirbel beginnt. Die Halswirbelsäule ermöglicht die Bewegung des Kopfes in alle Richtungen und trägt dessen Gewicht. Diese Bewegungen werden durch die Bandscheiben und Gelenke zwischen den Wirbeln ermöglicht. Das Rückenmark verläuft durch die Halswirbel. Nerven, die die Bewegung der Armmuskulatur steuern und die Arme sensibel versorgen, treten durch die Öffnungen zwischen den Wirbeln aus. Das Bandscheibenmaterial besteht aus einer relativ harten äußeren Hülle zwischen den beiden Wirbeln und einer gelartigen Weichteilschicht im Inneren. Wenn die äußere Hülle schwächer wird oder reißt, verschiebt sich die innere Schicht nach außen und drückt auf die Nerven. Während eine Schwächung oder ein Riss der äußeren Bandscheibenschicht häufiger Nackenschmerzen verursacht, drückt ein Bandscheibenvorfall im Halswirbelsäulenbereich, definiert als die Verlagerung der inneren Schicht nach außen, auf die Nervenwurzel und verursacht Schmerzen, die in Schulter und Arm ausstrahlen. Armschmerzen sind aufgrund des Drucks auf die Nervenwurzeln oft stärker als Nackenschmerzen. Je nach Stärke des Drucks auf die Nervenwurzeln können Arm- und Handmuskeln Schwäche und Taubheitsgefühle auftreten. Welche Patienten werden bei einem Bandscheibenvorfall im Halswirbelsäulenbereich operiert? Patienten mit anhaltenden Schmerzen (starke Schmerzen, die aufgrund des Drucks auf die Nervenwurzel in den Arm ausstrahlen). Patienten, die aufgrund des Drucks auf die Nervenwurzel einen Kraftverlust entwickeln. Bei der Operation wird die vorfallende Bandscheibe zwischen den Wirbeln entfernt, die Nerven und das Rückenmark entlastet und eine Bandscheibenprothese zwischen die Wirbel eingesetzt, um die Beweglichkeit zu erhalten. Verwandte Erkrankungen: Stammzellentherapie, Kleinhirnprolaps, TMS (Transkranielle Magnetstimulation)
Bandscheibenvorfall
Startseite Bandscheibenvorfall / Bandscheibenvorfall Was ist ein Bandscheibenvorfall? Es handelt sich um einen Riss des Bandscheibenknorpels zwischen den Wirbeln im Lendenbereich, wodurch die aus dem Rückenmark austretenden Nerven komprimiert werden. Zunächst äußert er sich durch starke Rückenschmerzen, später strahlen die Schmerzen in die Beine aus. Trotz Bettruhe und Schmerzmittelbehandlung werden heutzutage immer mehr operative Eingriffe für Patienten entwickelt, deren Schmerzen anhalten, deren soziales Leben beeinträchtigt ist und die Lähmungen in den Füßen erleiden. Wird die Behandlung verzögert, werden die Schmerzen und die Lähmung dauerhaft. Anatomie der Lendenwirbelsäule Die Wirbelsäule weist im Nacken-, Rücken- und Lendenbereich drei natürliche Krümmungen auf. Dank dieser Krümmungen wird die Belastung der Wirbelsäule minimiert und ihre Beweglichkeit erhalten. Der Lendenbereich besteht aus fünf Wirbeln und dem Kreuzbein. Die Wirbel sind übereinander gestapelt und bilden den Wirbelkanal, durch den das Rückenmark und die Nerven verlaufen. Die Wirbelsäule schützt das Rückenmark und die Nerven; die Wirbel ermöglichen unsere Körperbewegungen. Sie werden vorne durch Bandscheiben und hinten durch Facettengelenke zusammengehalten. Bandscheiben sind im Wesentlichen gelartige Stoßdämpfer, die verhindern, dass die Wirbel aneinander reiben. Ihre Funktion besteht darin, die Stöße beim Gehen, Sitzen und Heben abzufedern, die Belastung der Wirbel gleichmäßig zu reduzieren und das Gewicht gleichmäßig auf die unteren Wirbel zu verteilen. Die Wirbel werden hinten durch zwei Facettengelenke miteinander verbunden. Jede Bandscheibe besteht aus zwei Teilen: einem festen, faserigen Außenring und einem weichen, gelartigen Innenring. Der feste Außenring schützt den weichen Innenring und ermöglicht flexible Bewegungen. Zusätzlich zu diesen Strukturen wird die Wirbelsäule von Bändern und Muskeln gestützt. Bänder sind starke Strukturen, die die Bandscheiben und Wirbel in ihrer Position halten. Muskeln steuern die Bewegungen, stützen die Wirbelsäule und sorgen für Stabilität. Das Rückenmark ist für die Weiterleitung der vom Gehirn gesendeten Befehle an die anderen Körperteile verantwortlich. Es endet im oberen Lendenbereich und gibt Nervenäste an die Beinmuskulatur, die Harnblase und die Geschlechtsorgane ab. Diese Nerven ermöglichen Beinbewegungen, Empfindungen, Wasserlassen, Stuhlgang und die Sexualfunktion. Wie entsteht ein Bandscheibenvorfall? Neben vielen äußeren Faktoren, wie dem Heben schwerer Lasten oder unnatürlichen Bewegungen, spielen auch individuelle Faktoren eine wichtige Rolle bei der Entstehung eines Bandscheibenvorfalls. Manche Menschen können 120 kg heben, ohne Beschwerden zu verspüren; andere erleiden bereits nach 5 kg einen Bandscheibenvorfall. Der wichtigste individuelle Faktor ist die Degeneration des Knorpels zwischen den Wirbeln, der Bandscheibe. Wie nichts im Leben dem Zufall überlassen ist, folgt auch die Ernährung der Bandscheibe einem bestimmten Plan. Bestimmte Substanzen passieren bestimmte Bereiche der Bandscheibe. Mit zunehmendem Alter nimmt die Anzahl der die Bandscheibe versorgenden Blutgefäße jedoch ab und verschwindet etwa ab dem achten Lebensjahr vollständig. Ab diesem Alter erfolgt die Nährstoffversorgung der Bandscheibe durch Diffusion. Der Wassergehalt der Bandscheiben nimmt von der Kindheit an kontinuierlich ab. Während der Wassergehalt in einer fetalen Bandscheibe bei 90 % liegt, sinkt er bei Kindern auf 80 % und bei Erwachsenen auf 50–60 %. Infolgedessen schrumpft die Bandscheibe allmählich und verliert an Höhe. Dies geht einher mit Nährstoffmangel, mikroskopischen und chemischen Veränderungen sowie degenerativen Veränderungen durch mechanische Belastungen. Die Menge an Sauerstoff und Nährstoffen, die in die Bandscheibe gelangt, nimmt stetig ab, wodurch der Abtransport von Stoffwechselprodukten erschwert wird. Die Bandscheibe verliert mit der Zeit ihre Elastizität und kann Kräfte nicht mehr gleichmäßig auf das umliegende Gewebe übertragen. Auch die Anzahl der Stützzellen in der Bandscheibe, die für die Reparaturprozesse wichtig sind, nimmt mit dem Alter ab. Die Reparaturfähigkeit wird beeinträchtigt. Bei übermäßigem Druck auf Mikrorisse oder Fehlbewegungen kann der weiche Teil der Bandscheibe leicht die umgebende Kapsel einreißen, sich vorwölben und ein Bandscheibenvorfall entsteht. Sobald die Voraussetzungen geschaffen sind, fehlt oft noch der letzte Auslöser, beispielsweise das Heben eines leichten Gegenstands oder einfach Husten. Welche Patienten sollten operiert werden? Wenn sich der Zustand eines Patienten trotz aller Bemühungen um konservative, nicht-operative Methoden nicht verbessert – mit anderen Worten, wenn er unter unerträglichen, anhaltenden Schmerzen leidet, die seine Lebensqualität erheblich beeinträchtigen –, dann ist eine Operation in Betracht zu ziehen. Weder der Patient noch sein Umfeld sollten ständig leiden müssen. Manche Patienten erfahren durch konservative Behandlung eine Besserung, doch die Beschwerden kehren nach einiger Zeit zurück. Mal geht es ihnen gut, mal schlecht. Manche Menschen leiden jahrelang unter dieser Erkrankung. Jeder Rückfall beeinträchtigt ihr Berufs-, Familien- und Sozialleben massiv, ja fast vollständig. Diese Patienten haben oft große Angst vor einer Operation. Eine Operation wird häufig für Patienten mit wiederkehrenden Bandscheibenvorfällen erwogen, insbesondere für diejenigen, deren Produktivität und Lebensqualität im Beruf stark eingeschränkt sind und ihren normalen Tagesablauf wochenlang stören. Die Ursache ihrer Beschwerden sollte diesen Patienten ausführlich erklärt werden, und die Entscheidung für oder gegen eine Operation sollte ihnen überlassen werden. Manche Patienten leiden neben Rücken- und Beinschmerzen auch unter Taubheitsgefühl, Schwäche und Muskelschwäche in den Beinen. Diese Beschwerden verschlimmern sich stetig. Eine weitere Verschlechterung darf nicht zugelassen werden, und die Notwendigkeit einer Operation muss den Patienten erläutert werden. Notfalloperation: Bei Symptomen wie Harn- oder Stuhlverhalt, Taubheitsgefühl im Anal- und Genitalbereich oder Beinlähmung aufgrund eines Bandscheibenvorfalls ist eine sofortige Operation erforderlich. In solchen Fällen sind Stunden, ja sogar Minuten entscheidend. Selbst mitten in der Nacht muss die Operation unverzüglich durchgeführt werden, um den Druck auf die Nerven zu lindern. Die Annahme, ein Bandscheibenvorfall heile von selbst, trifft nicht auf alle Patienten zu. Unsere langjährige Erfahrung zeigt, dass eine erfolgreiche Operation die Genesungszeit verkürzt und die Patienten in der Regel schneller wieder arbeiten können. Verwandte Erkrankungen: Skoliose, Spinalkanalstenose, Bandscheibenvorfall der Lendenwirbelsäule
Skoliose
Startseite Rückenmarkstumoren / Skoliose (Wirbelsäulenverkrümmung) Skoliose ist eine seitliche Verkrümmung der Wirbelsäule, die im Brust- oder Lendenbereich sichtbar sein kann. In einer normalen, gesunden Wirbelsäule bilden die Wirbelkörper von hinten betrachtet eine gerade Linie, also im Nacken-, Rücken- und Lendenbereich. Bei Skoliose verschieben sich die Wirbelkörper nach rechts oder links und drehen sich zudem um ihre eigene Achse. Die Verkrümmung ist zwar auch im Stehen von hinten sichtbar, manchmal aber weniger deutlich und lässt sich erst beim Vorbeugen, bei Vorsorgeuntersuchungen oder auf Röntgenbildern erkennen. Wie wird Skoliose festgestellt? Skoliose tritt am häufigsten im Jugendalter auf und kann, wenn sie nicht frühzeitig behandelt wird, irreparable Schäden am Aussehen sowie am Herz-Kreislauf- und Atmungssystem verursachen. Für die Diagnose ist es wichtig, dass Betroffene ihre Körperform beobachten und bestimmte Symptome erkennen. Diese Symptome sind: Schulterdisparität, Asymmetrie im Lendenbereich, einseitige Vorwölbung der Wirbelsäule, knöcherne Vorwölbung auf einer Seite des Rückens (Schulterblatt-Aussehen), Verlagerung des Körpergleichgewichts nach rechts oder links. Diagnoseverfahren: Skoliose wird anhand einer Röntgenaufnahme der gesamten Wirbelsäule im Stehen und dem Vorliegen eines oder mehrerer der oben genannten Symptome bei der klinischen Untersuchung diagnostiziert. Bei Verdacht auf Skoliose ist eine MRT-Untersuchung erforderlich, um die Ursache zu ermitteln. Auf Röntgenaufnahmen der gesamten Wirbelsäule im Stehen (anteroposterior und lateral) wird der Winkel zwischen den Wirbeln, an denen die Krümmung beginnt und endet, gemessen und dessen Entwicklung überwacht. Dieser Winkel wird als Cobb-Winkel bezeichnet. Bei Krümmungen von mehr als 40 Grad und bei Patienten mit weiterem Wachstumspotenzial ist eine Operation die einzige Behandlungsoption. Die Operation kann erfolgreich mit Implantaten (Schraubenstäben) durchgeführt werden, die im Rücken und im Lendenbereich eingesetzt werden. Neuromonitoring (Überwachung der Rückenmarksfunktionen während einer Operation) ist eine Methode, die die Zuverlässigkeit des Eingriffs für Patient und Arzt erhöht und in unserem Zentrum routinemäßig angewendet wird. Verwandte Erkrankungen: Spinalkanalstenose, Spondylolisthesis der Lendenwirbelsäule, Hydrozephalus
