تضييق القناة الشوكية

الصفحة الرئيسية لتضييق القناة الشوكية / تضييق القناة الشوكية (تضيق القناة الشوكية القطنية) القناة الشوكية هي القناة التي يمر عبرها الحبل الشوكي والأعصاب الخارجة من الحبل الشوكي داخل الفقرات. يمكن أن يحدث خدر وتصلب الأنسجة الرخوة والهياكل العظمية التي تشكل القناة الشوكية نتيجة لعوامل مختلفة، بما في ذلك الصدمات والإيذاء والعوامل الوراثية. يمكن أن يحدث هذا الضيق في هذه القناة. يؤدي هذا إلى ضغط جذر العصب. يشكو هؤلاء المرضى من الألم والخدر في الساق، وخاصة عند الوقوف لفترات طويلة والمشي. يخف الألم أو يخف عند الجلوس والانحناء للأمام. الأعراض: ألم في الساق يزداد سوءًا مع الوقوف والمشي؛ خدر ووخز في الساق؛ راحة عند الجلوس والانحناء للأمام؛ العرج العصبي (يزداد الألم سوءًا مع المشي)؛ الشعور بضعف في الساقين. العلاج: العلاج الجراحي: في هذا العلاج، يُفتح تضيق القناة الشوكية (استئصال الصفيحة الفقرية واستئصال الثقبة الفقرية) لتحرير الأعصاب المضغوطة والحبل الشوكي. في بعض الأحيان، تُثبّت الفقرات بمسامير (بلاتينية) لمنع اختلال محاذاة الفقرات. الأمراض ذات الصلة: انزلاق الفقار القطني، استسقاء الرأس، أورام الحبل الشوكي.
الانزلاق الفقاري القطني

الصفحة الرئيسية لانزلاق الفقرات القطنية / انزلاق الفقرات القطنية (انزلاق الفقار) هو انزلاق أو انزياح فقرتين متجاورتين للأمام، الفقرة العلوية بالنسبة للفقرة السفلية. الأعراض: ألم أسفل الظهر والساق؛ ألم في الساق يزداد سوءًا مع المشي ويؤدي إلى توقف المريض وانهياره على مسافة معينة؛ تشنجات الساق؛ 1. العلاج المحافظ: تقييد بعض الحركات؛ مسكنات الألم ومضادات الالتهاب؛ الحقن الموضعي؛ العلاج الكهربائي؛ التدليك؛ العلاج الحراري؛ التمارين الرياضية؛ وضع دعامة. 2. العلاج الجراحي: قد يكون العلاج الجراحي ضروريًا في الحالات التالية: المرضى الذين يعانون من عجز عصبي متقدم (ضعف الأعصاب)؛ المرضى الذين تستمر شكواهم على الرغم من الأدوية والعلاج الطبيعي؛ المرضى الذين يعانون من اضطرابات في الوضعية والمشي. أهداف العلاج: لتخفيف آلام أسفل الظهر والساق، ومنع تطور الانزلاق الفقاري، وتثبيت الجزء غير المستقر (المتحرك)، وتحسين الوضعية والتوازن. في العلاج الجراحي، تُرخى الأعصاب المضغوطة، وتُثبّت الفقرات المصابة بالانزلاق الفقاري بمسامير (بلاتينية). الأمراض ذات الصلة: استسقاء الرأس؛ أورام الحبل الشوكي؛ نزيف الدماغ
استسقاء الرأس
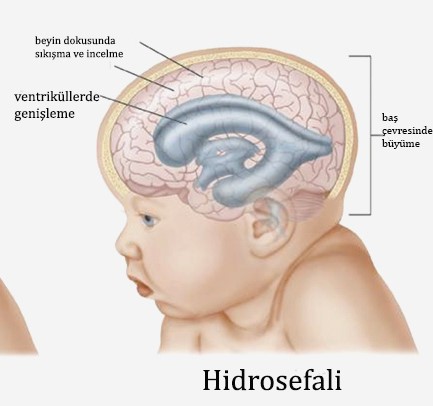
استسقاء الرأس (تراكم الماء في الدماغ) الرئيسية / استسقاء الرأس (تراكم الماء في الدماغ) استسقاء الرأس مصطلح مشتق من الكلمتين hydro = ماء وcephalus = رأس. يُعرف عمومًا بأنه تراكم مفرط للماء في الدماغ. الماء المشار إليه هنا هو "السائل النخاعي". زيادة كمية هذا السائل، الموجود في حجرات معينة من الدماغ، تُسبب زيادة الضغط داخل الرأس وقد تُسبب تلفًا في الدماغ. يتم إنتاج السائل النخاعي وإعادة امتصاصه باستمرار على مدار اليوم. يحيط هذا السائل بالدماغ والحبل الشوكي، وله دورة دموية مستمرة. له ثلاث وظائف رئيسية: تقليل الآثار الضارة للصدمات على الدماغ والحبل الشوكي، والمساعدة في تغذية الدماغ ونقل الفضلات، وتنظيم تغيرات الضغط داخل الدماغ من خلال الدوران بين الدماغ والحبل الشوكي. يمكن أن يحدث استسقاء الرأس في أي عمر، ولكنه أكثر شيوعًا لدى الأطفال وكبار السن (فوق 60 عامًا). يُصاب طفل واحد تقريبًا من كل 500 طفل باستسقاء الرأس. في معظم هذه الحالات، يُشخَّص استسقاء الرأس عند الولادة، أو قبل الولادة، أو في مرحلة الطفولة المبكرة. ورغم ندرة حدوثه، إلا أنه قد يكون ناجمًا عن اضطرابات وراثية أو اضطرابات في النمو. تشمل الأسباب الشائعة النزيف داخل المخ، وإصابات الرأس، وأورام المخ، والنزيف الناتج عن الولادة المبكرة، والتهاب السحايا. تختلف أعراض استسقاء الرأس من شخص لآخر. فيما يلي قائمة بالأعراض الشائعة حسب الفئة العمرية. عند الأطفال حديثي الولادة (0-2 شهر) نمو مفرط للرأس ترقق فروة الرأس بروز الأوردة في الرأس القيء والأرق انحراف العينين إلى الأسفل النوبات أو عدم القدرة على التواصل عند الأطفال (2 شهر فما فوق) نمو غير طبيعي للرأس صداع، غثيان، قيء، حمى ازدواج الرؤية، أرق تراجع في المشي أو الكلام اضطراب التواصل فقدان الوظائف الحسية والحركية، النوبات صعوبة البقاء مستيقظًا أو البقاء مستيقظًا البالغون في منتصف العمر صداع صعوبة الاستيقاظ أو البقاء مستيقظًا اضطراب التوازن سلس البول اضطراب الشخصية الخرف اضطراب الرؤية عند كبار السن اضطراب التواصل عدم الثبات أثناء المشي صعوبة التذكر صداع سلس البول التشخيص في مريض مصاب باستسقاء الرأس، سيتحدث إليك طبيبك ويطرح عليك أسئلة ويفحصك ويطلب بعض الاختبارات (تصوير الدماغ المقطعي، التصوير بالرنين المغناطيسي، تصوير الدماغ بالموجات فوق الصوتية) قبل بدء العلاج. سيكون تشخيص استسقاء الرأس وسببه وعملية العلاج المطلوبة واضحًا بعد هذه الاختبارات. لا يشير الرأس الكبير وحده إلى استسقاء الرأس عند الأطفال. ومع ذلك، يتم تأكيد التشخيص باستخدام تقنيات تصوير الدماغ. إذا تم التشخيص في الرحم قبل ولادة الطفل، يلزم تقرير من لجنة أخلاقيات المستشفى لإنهاء الحمل وفقًا للقوانين الحالية. أسباب استسقاء الرأس تختلف أسباب استسقاء الرأس حسب الفئة العمرية. 1- حديثي الولادة (0-2 شهر) الخلقي: يشكل هؤلاء المرضى أكبر مجموعة. قد يكون استسقاء الرأس موجودًا بمفرده أو بالتزامن مع تشوهات خلقية أخرى في العمود الفقري (فتق نخاعي سحائي). النزيف داخل المخ: غالبًا ما تتضخم حجرات المخ بعد النزيف التلقائي. 2- الأطفال والبالغون التهابات المخ نزيف المخ أورام المخ صدمات الرأس 3- كبار السن استسقاء الرأس ذو الضغط الطبيعي: تضخم حجرات المخ بعد انخفاض امتصاص السائل النخاعي. علاج استسقاء الرأس: لا يمكن استخدام الأدوية لاستسقاء الرأس. لا يمكن تصحيح استسقاء الرأس إلا من خلال التدخلات الجراحية التي يجريها جراحو الأعصاب. وتختلف الإجراءات الجراحية المختارة تبعًا للسبب الكامن وراء استسقاء الرأس. في حال وجود عائق يُسبب دوران السائل النخاعي، يُمكن إجراء علاج جراحي لمعالجة السبب (ورم، كيس، إلخ). إذا تعذر علاج العائق، يُمكن تعديل مسارات دوران السائل النخاعي جراحيًا. ولأن استعادة دوران السائل النخاعي غير ممكنة لدى معظم المرضى، يجب تحويل السائل من الدماغ إلى تجويف آخر في الجسم. يتضمن هذا النقل أنبوبًا طويلًا ورفيعًا ومرنًا من السيليكون يُسمى "التحويلة". توجد مضخة أسفل فروة الرأس تعمل في اتجاه واحد وبمعدل مُتحكم فيه. يُنقل السائل النخاعي الزائد إلى جزء آخر من الجسم عبر هذا الأنبوب الرفيع، مما يمنع زيادة الضغط داخل الدماغ. ومع ذلك، ولأن الدماغ يُنتج السائل باستمرار، يجب أن يعمل هذا النظام باستمرار. ولأن التحويلة تقع تحت الجلد، فلا يُمكن اكتشافها إلا من الخارج عند الرضع. عند الأطفال والبالغين، يُمكن جس الأنبوب تحت الجلد. تُوضع التحويلة جراحيًا تحت التخدير العام. تُحفر فتحة صغيرة في الجمجمة، وتُوضع طرف التحويلة في تجويف الدماغ الذي يحتوي على السائل النخاعي. ثم يُحفر نفق تحت جلد الرأس والرقبة والبطن، ويُوجَّه الطرف الآخر من التحويلة إلى القلب أو تجويف البطن، حيث يُمكن امتصاص هذا السائل بسهولة. قد تُستخدم المضادات الحيوية قصيرة المدى للوقاية من العدوى بعد الجراحة. يُراقَب المريض في المستشفى لفترة بعد الجراحة. عادةً ما تتحسن الأعراض بعد فترة. مع ذلك، في حال حدوث تلف دائم في أنسجة الدماغ، فقد لا تتعافى بعض الوظائف. السبب الرئيسي لعدم تعافي بعض الوظائف، مثل الرؤية والذكاء، هو تأخر العلاج. تختلف مدة إقامة المريض في المستشفى باختلاف حالة المريض. يحتاج هؤلاء المرضى إلى مراقبة طويلة المدى لمراقبة عمل التحويلة. يمكن لنسبة كبيرة من المرضى الذين يُعالَجون من استسقاء الرأس أن يعيشوا حياة طبيعية. في حال فشل التحويلة أو إصابتها بالعدوى، فقد يلزم استبدالها. في عملية فتح البطين الثالثة، يُحفر ثقب في الجمجمة باستخدام منظار داخلي مزود بكاميرا لإزالة الالتصاقات داخل تجاويف الدماغ، مما يُعزز دوران السائل المتراكم. الأمراض ذات الصلة: أورام الحبل الشوكي، نزيف الدماغ، أورام الدماغ
أورام الحبل الشوكي

الصفحة الرئيسية لأورام الحبل الشوكي / أورام الحبل الشوكي أورام العمود الفقري هي أورام تقع في الحبل الشوكي وجذور الأعصاب داخل الحبل الشوكي والقناة الشوكية. تستمر خلايا الورم هذه في النمو بشكل لا يمكن السيطرة عليه وتسبب ضررًا للمريض. يمكن أن تكون أورام العمود الفقري حميدة (حميدة / غير سرطانية) أو خبيثة (خبيثة / سرطانية). تشير الأورام الأولية إلى الأورام التي تنشأ في العمود الفقري أو الحبل الشوكي نفسه، بينما تشير الأورام النقيلية إلى الأورام التي انتشرت من مكان آخر في الجسم إلى العمود الفقري. يمكن أن تحدث أورام العمود الفقري في ثلاث مناطق رئيسية: عنقية (الرقبة)، صدرية (الظهر)، قطنية (أسفل الظهر)، وعجزية (عظم الذنب). كما يتم تصنيفها وفقًا لموقعها في العمود الفقري مثل الأمامية (الأمامية) أو الخلفية (الظهر). ترتبط أورام العمود الفقري (أورام الحبل الشوكي) بمعدلات عالية من الاعتلال والوفيات (المرض والوفاة)؛ أصبح هذا الورم محورًا لجراحة الأعصاب نظرًا للنتائج الإيجابية المحققة من خلال التشخيص المبكر وطرق العلاج المناسبة. وبالتوازي مع التقدم التكنولوجي، أدت زيادة القدرات التشخيصية وتطوير التقنيات الجراحية، وخاصة الجراحة المجهرية، إلى زيادة معدلات نجاح العلاج. يقع ما يقرب من إلى من أورام الجهاز العصبي المركزي في النخاع الشوكي. ويتراوح معدل انتشار أورام النخاع بين 2 و10 لكل 100,000 نسمة. يسهّل فصل أورام النخاع حسب موقعها التشخيص والعلاج. لذلك، تُؤخذ العلاقة مع الأم الجافية (الطبقة الخارجية لغشاء النخاع الشوكي) في الاعتبار عند التصنيف. تُصنف أورام النخاع وفقًا لذلك إلى أورام خارج الجافية، وداخل الجافية، وخارج النخاع، ونسبة داخل الجافية إلى خارج الجافية هي 2:3. من بين جميع أورام العمود الفقري، فإن هي أورام خارج الجافية، و هي أورام خارج النخاع داخل الجافية، و%5 هي أورام داخل الجافية داخل النخاع. تشكل الأورام خارج الجافية غالبية الأورام. بالإضافة إلى الأورام النقيلية، تُدرج أورام العمود الفقري الأولية أيضًا ضمن أورام خارج الجافية. يشكل الورم الليفي العصبي والورم السحائي غالبية أورام العمود الفقري خارج النخاع داخل الجافية. تشكل الأورام البطانية العصبية والورم النجمي والورم الأرومي الوعائي الدموي غالبية أورام العمود الفقري داخل الجافية داخل النخاع. أورام العمود الفقري حميدة في الغالب. وقد أسفرت التحسينات في التشخيص والعلاج المبكرين عن نتائج أفضل. يهدف العلاج في المقام الأول إلى إزالة الورم بأكمله (الكلي)، ومعظم الأورام قابلة لهذا العلاج بشكل عام. النتائج السريرية العامة وطرق التشخيص: تظهر كل من الأورام الحميدة والخبيثة مع ألم في الظهر أو أسفل الظهر غير مرتبط بالحركة. لا ينتج هذا الألم عادةً عن صدمة أو ممارسة الرياضة أو إجهاد. ومع ذلك، يزداد الألم مع ممارسة الرياضة ويكون أكثر وضوحًا في الليل. يمكن أن ينتشر الألم إلى الوركين أو الساقين أو الذراعين إذا كان الورم في الرقبة، ولا يكون العلاج المحافظ فعالاً. في حين أن أعراض المريض وشكواه تختلف حسب موقع الورم، إلا أنها تحدث عادةً عندما ينمو الورم ويضغط على النخاع الشوكي أو جذور الأعصاب أو الأوعية الدموية. إن ضغط النخاع الشوكي بحد ذاته يهدد الحياة. تشمل الأعراض الإضافية ما يلي: ضعف أو خدر في الذراعين والساقين صعوبة في المشي، مما قد يؤدي إلى السقوط فقدان الإحساس بالألم والحرارة ضعف التحكم في الأمعاء والمثانة يمكن أن يحدث الشلل بدرجات متفاوتة يمكن أن ينتج الجنف أو تشوهات العمود الفقري الأخرى عن أورام كبيرة ولكنها حميدة. التشخيص تبدأ الخطوة الأولى في التشخيص بتاريخ المريض وفحصه. يتم إجراء تشخيص إشعاعي لتأكيد ذلك. يمكن أن يساعد الفحص العصبي الشامل في تحديد موقع الورم. الأشعة السينية البسيطة: تكشف هذه الأشعة السينية عن بنية العظام. لا يكون مفيدًا إلا إذا تسبب الورم في حدوث آفة عظمية، ولكن من غير الممكن تحديد ما إذا كانت عدوى أم ورمًا. التصوير المقطعي المحوسب (CT) يسمح هذا التصوير بالتشخيص وقياس أقطار القنوات والحصول على رؤية واضحة لبنية العظام. التصوير بالرنين المغناطيسي (MRI) باستخدام تكنولوجيا الكمبيوتر والتصوير بالرنين المغناطيسي، يمكن إنشاء صورة ثلاثية الأبعاد للجسم. وعلى عكس تقنيات التصوير الأخرى، يوفر التصوير بالرنين المغناطيسي صورة دقيقة للغاية لجذور الأعصاب والحبل الشوكي والأنسجة الرخوة المحيطة والورم. بمجرد تحديد الورم، يمكن إجراء تحديد نهائي لما إذا كان الورم حميدًا أم خبيثًا عن طريق أخذ عينة من الورم وفحصها تحت المجهر. إذا كان الورم خبيثًا، يمكن لعلم الأمراض أيضًا الكشف عن نوعه. إذا كان الورم نقيليًا، فيجب إجراء تشخيص أولي باستخدام الموجات فوق الصوتية في البطن والتصوير المقطعي المحوسب واختبارات مماثلة. خيارات العلاج: العلاج الجراحي. الهدف الأساسي هو إزالة الورم بأكمله جراحيًا، ومعظم الأورام قابلة لهذا العلاج بشكل عام. يعتمد مؤشر الجراحة على نوع الورم. يجب إزالة أورام العمود الفقري الأولية تمامًا، إن أمكن، لضمان الشفاء المحتمل. الهدف في الأورام النقيلية هو تخفيف ألم المريض، وتحسين استقرار العمود الفقري، وعلاج التدهور العصبي أو منعه. يمكن النظر في العلاج الجراحي للنقائل إذا كان متوسط العمر المتوقع للمريض أطول من 12 أسبوعًا وكان الورم مقاومًا للعلاج الإشعاعي والعلاج الكيميائي. تشمل المؤشرات الأخرى الألم المقاوم للأدوية، وضعف استقرار العمود الفقري، وضغط الحبل الشوكي. الأساليب الجراحية: النهج الخلفي: يتم كشف جذور الأعصاب والأم الجافية من خلال النهج الخلفي. النهج الأمامي: يتم التحكم في الأورام الموجودة في الأمام بسهولة أكبر من خلال النهج الأمامي. نهج 360 درجة: يمكن إجراء كل من النهجين الأمامي والخلفي في نفس الجلسة. جراحة CyberKnife الإشعاعية: تم إحراز تقدم كبير في الجراحة الإشعاعية في السنوات الأخيرة. كانت جراحة CyberKnife الإشعاعية مفيدة في السيطرة على الألم وتحسين جودة الحياة. تُعدّ فترات العلاج القصيرة، والتعافي السريع، والاستجابة الإيجابية للعلاج من أهم فوائد جراحة سايبرنايف الإشعاعية. تُستخدم هذه التقنية بشكل أساسي لعلاج إصابات العمود الفقري، ولكن يُمكن استخدامها أيضًا في الحالات غير القابلة للجراحة، أو لدى المرضى الذين تلقوا علاجًا إشعاعيًا سابقًا، أو كعلاج مُكمّل للجراحة. الأمراض ذات الصلة: انزلاق الفقرات القطنية، استسقاء الرأس، النزيف الدماغي.
نزيف المخ
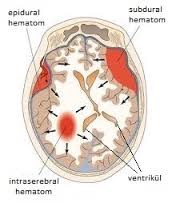
الصفحة الرئيسية لنزيف الدماغ / نزيف الدماغ يحدث نزيف الدماغ عندما يحدث نزيف داخل الدماغ بسبب تمزق أحد الشرايين داخل الدماغ. عندما يحدث نزيف، يتعرض الدماغ، الموجود داخل الجمجمة، وهو بنية غير مرنة، لضغط من السائل الذي يملأه، مما يؤدي إلى سحقه، وتحدث أعراض مختلفة نتيجة لذلك. أنواع نزيف الدماغ فوق الجافية: بين الجمجمة والأم الجافية، الطبقة الخارجية من الدماغ تحت الجافية: بين الأم الجافية والدماغ تحت العنكبوتية: بين السحايا داخل المخ: داخل أنسجة الدماغ ورم دموي فوق الجافية: يغطي غشاء يسمى الأم الجافية الدماغ. يمكن أن تنزف الأوعية الدموية فوق هذا الغشاء عندما تتسبب عظام الجمجمة المكسورة أو المتشققة في حدوث إصابة. يتراكم النزيف الناتج بين الأم الجافية وعظام الجمجمة، مما يضغط على الدماغ. إذا لم يتم إجراء الجراحة، يحدث موت دماغي ويموت المريض. ورم دموي تحت الجافية: يمكن أن تؤدي الصدمة الشديدة إلى إتلاف الأوعية الدموية فوق الدماغ. يتراكم الدم المتسرب من هذه الأوعية تحت الأم الجافية (غشاء الدماغ)، مما يسبب المزيد من الضغط على الدماغ. نزيف تحت العنكبوتية (تمدد الأوعية الدموية/البثور): يمكن أن يحدث النزيف أيضًا تحت الغشاء العنكبوتي، وهو الغشاء الرقيق جدًا الذي يغطي الدماغ. تحدث هذه الأنواع من النزيف بسبب فقاعات في الأوعية الدموية تسمى تمدد الأوعية الدموية. ورم دموي داخل المخ: نزيف في أنسجة المخ. يتطور عادةً لدى المرضى الذين يعانون من ارتفاع ضغط الدم أو بسبب ارتفاع مفاجئ في ضغط الدم. يمكن أن تحدث جميع أنواع النزيف هذه لدى المرضى الذين يتناولون مميعات الدم (كوراسبين، بلافيكس، كومادين). العلاج: أهداف العلاج هي إنقاذ الحياة وتخفيف الأعراض والقضاء على سبب النزيف ومنع حدوث الآثار الجانبية. يمكن تلخيص علاج الغيبوبة في وضع المريض في الوضع المناسب والحفاظ على مجرى هوائي سالك وتوفير دعم الحياة وإدخال أنبوب بلاستيكي رفيع في المناطق المملوءة بالسوائل في الرأس لتقليل الضغط داخل الجمجمة. عادةً ما يكون العلاج الجراحي مطلوبًا. تتضمن عملية فتح الجمجمة (OPEN) فتح الجمجمة وتصريف الدم من أعلى أو أسفل الغشاء، أو من داخل الدماغ، حسب نوع النزيف. في حالة نزيف تمدد الأوعية الدموية، يُوضع مشبك على تمدد الأوعية الدموية (جراحة مفتوحة)، أو يُجرى إجراء قسطرة داخل الأوعية الدموية عن طريق إدخال لولب (زنبرك) إلى الدماغ عبر أحد شرايين الفخذ. يُحدد نوع الجراحة بعد تصوير الأوعية الدموية. قد تكون الجراحة ضرورية أيضًا لمعالجة النزيف الحاد داخل الدماغ. الأمراض ذات الصلة: الانزلاق الفقاري القطني، استسقاء الرأس، أورام الحبل الشوكي
أورام المخ
أورام المخ الصفحة الرئيسية / أورام المخ أورام المخ هي أورام تتشكل نتيجة نمو غير طبيعي للخلايا الطبيعية في المخ، مما يشكل كتلًا من أصل خبيث أو حميد. تظهر أورام المخ في جميع الأعمار، بما في ذلك حديثي الولادة. بعد منتصف العمر، يمكن أن يصاب عدد كبير من مرضى السرطان، وخاصة المصابين بالسرطان، بورم في المخ بسبب انتشار السرطان. تسبب الكتلة الناتجة زيادة الضغط داخل الجمجمة، مما يضع ضغطًا على المخ ويسبب عددًا من الأعراض السلبية. غالبًا ما يؤثر التشخيص المبكر لأورام المخ على حياة المريض ونوعية حياته. يفقد المخ بنيته الطبيعية تحت الضغط ويصبح غير قادر على أداء وظائفه، والأعراض التالية هي الأكثر شيوعًا: 1- الصداع 2- نوبات إغماء تشبه الصرع 3- شلل جزئي في بعض أجزاء الجسم 4- قيء شديد 5- فقدان بعض القدرات البدنية 6- اضطرابات الشخصية الصداع: يعاني مريضًا فقط مصابين بأورام المخ من الصداع. أفاد مرضانا أن الألم بدأ في الأشهر القليلة الماضية وازداد شدته. الغثيان والقيء: يُعدّ وجود صداع، خاصةً إذا استمر لعدة أيام أو أسابيع، أمرًا بالغ الأهمية. ومع ذلك، فإن استمرار الصداع والقيء لفترة طويلة يُشير إلى الإصابة بالصداع النصفي. ازدواج الرؤية وعدم وضوح الرؤية: يُعدّ ازدواج الرؤية وعدم وضوح الرؤية وانخفاض الرؤية، مع أو بدون صداع، من أولى علامات ورم الدماغ. الضعف والتخدير وعدم التوازن في الذراعين والساقين: قد يُلاحظ خدر حديث في الجانب الأيمن أو الأيسر من الجسم، وضعف وخدر وعدم توازن في اليدين. قد تكون "مشية ثملة" و"عدم ثبات" أثناء المشي من أعراض ورم المخيخ. اضطرابات الكلام: قد تكون عدم القدرة على الكلام، وصعوبة الفهم، ونطق الكلمات بشكل خاطئ، أو الكلام في حالة سكر، من أولى علامات ورم الدماغ. الصرع: قد تُعدّ التشنجات اللاإرادية، مع أو بدون فقدان الوعي، ونوبات الهلع، إلى جانب الشعور بعدم الارتياح، شكلاً من أشكال الصرع. يجب فحص هذه الأنواع من النوبات، وخاصةً تلك التي تحدث بعد سن العشرين، واعتبارها ورمًا دماغيًا حتى يثبت العكس. يمكن تصنيف أورام الدماغ عمومًا إلى فئتين: أورام الدماغ تُصنف عمومًا إلى أورام أولية أو ثانوية. تبدأ هذه الأورام (عادةً) في مكان آخر من الجسم وتنتشر إلى الدماغ، وأورام تتطور فيه. سرطانات الدماغ، وهي أكثر شيوعًا لدى الأشخاص الذين تقل أعمارهم عن 9 سنوات وأكبر من 55 عامًا، أكثر شيوعًا لدى القوقازيين والذكور. 1- الأورام الحميدة: تتميز بمعدل تكاثر بطيء. كما يمكن فصلها بسهولة عن أنسجة الدماغ وإزالتها بالكامل أو تقريبًا. لذلك، تكون نتائج ما بعد الجراحة جيدة جدًا. ومع ذلك، حتى لو كان الورم حميدًا، إذا كان موجودًا في مناطق حيوية وحساسة من الدماغ، فإن النتائج للأسف غير مرضية. 2- الأورام الخبيثة: تنمو بسرعة كبيرة ولها قوام يشبه الطين. لذلك، لا يمكن إزالتها جراحيًا بالكامل. تنمو مرة أخرى خلال فترة زمنية معينة بعد الجراحة وتستمر في الضغط على الدماغ. يمكن أيضًا تصنيف الأورام الخبيثة وفقًا لمعدل تكاثرها. فبينما توفر بعض الأورام معدل بقاء لمدة 5-6 سنوات بعد الجراحة، يتجدد البعض الآخر في غضون 5-6 أشهر، مما يؤدي إلى وفاة المريض. علاج أورام المخ جراحي. وسواء كانت حميدة أو خبيثة، تُعالج جميع الأورام جراحيًا. ومع ذلك، في بعض الحالات، قد لا تكون الجراحة ممكنة. إذا كان الورم موجودًا في مناطق حساسة وحيوية من المخ، فقد يُترك الورم في مكانه، لأن لمس هذه المناطق يهدد الحياة. في هذه الحالة، لا يمكن استخدام سوى العلاج الإشعاعي والأدوية (العلاج الكيميائي). يمكن أن تنتشر الأورام التي تنشأ في أجزاء أخرى من الجسم إلى المخ، وهذا ما يسمى بالنقائل. يمكن أن ينتشر سرطان الرئة، على وجه الخصوص، إلى المخ ويُعتبر أورامًا خبيثة. حتى مع الجراحة، غالبًا ما تكون النتائج مخيبة للآمال. في بعض الحالات، إذا كانت هناك مناطق انتشار بؤرية قليلة فقط، فقد لا تكون الجراحة ضرورية. يخضع المريض للعلاج الكيميائي والعلاج الإشعاعي. تصنيف أورام الدماغ: أورام الغدة النخامية: تنقسم أورام الغدة النخامية إلى مجموعتين رئيسيتين: أورام مُفرزة للهرمونات وأورام غير مُفرزة للهرمونات. عادةً ما تُسبب أورام الغدة المُفرزة للهرمونات أعراضًا بناءً على الهرمونات التي تُفرزها. من ناحية أخرى، تبقى أورام الغدة غير المُفرزة للهرمونات بدون أعراض لفترة طويلة. ومع ذلك، يُمكن أن تُسبب مشاكل في الرؤية عن طريق الضغط على العصب البصري (العصب المسؤول عن الرؤية). تُعتبر الاضطرابات الهرمونية، وعدم انتظام الدورة الشهرية أو غيابها، وإنتاج حليب الثدي، والسمنة، والنمو السريع للطول، ونمو اليدين والقدمين والفك، جميعها أعراضًا لاختلال التوازن الهرموني، ويجب استشارة الطبيب. إذا نما الورم بشكل كبير، فإنه يزيد الضغط داخل الجمجمة ويُسبب أعراضًا عامة مثل الصداع والغثيان والقيء. أورام السحايا: تنمو أورام السحايا بشكل عام، مما يُسبب زيادة الضغط داخل الجمجمة والصداع والغثيان والقيء. وقد تحدث أيضًا نوبات صرع. تُسبب هذه الأورام أيضًا أعراضًا حسب موقعها. تُسبب الأورام الموجودة بالقرب من العصب البصري مشاكل في الرؤية، بينما يُمكن أن تُسبب الأورام الموجودة بالقرب من منطقة الدماغ المسؤولة عن الحركة سكتات دماغية. لذلك، يجب إجراء الفحوصات اللازمة للكشف عن أي خلل في وظائف الدماغ. الأورام النقيلية: تحدث الأورام النقيلية عندما تنتشر أورام من أجزاء أخرى من الجسم إلى أنسجة الدماغ. تُسبب هذه الأورام أعراضًا عن طريق زيادة الضغط داخل الجمجمة و/أو التسبب في تلف الجهاز العصبي، وذلك حسب موقعها. غالبًا ما تكون هذه الأنواع من التشنجات أول علامة على وجود الأورام. تُسبب هذه الأورام وذمة واسعة النطاق يُمكن تصويرها شعاعيًا. أورام الجسر المخيخية: تقع هذه الأورام في منطقة مُحددة من أنسجة الدماغ. تُعد أورام العصب السمعي (أورام العصب السمعي) شائعة. كما تُصادف أيضًا أورام سحائية (أورام سحائية دماغية) وأورام بشرانية. بالإضافة إلى الأعراض العامة لأورام الدماغ، تُسبب أورام هذه المنطقة أيضًا اضطرابات في السمع والتوازن. عند اكتشاف هذه الأورام بأحجام صغيرة، يُمكن الحفاظ على السمع. أما إذا كان الورم كبيرًا جدًا، فلا يُمكن الحفاظ على السمع، وقد يُصاب العصب الوجهي أيضًا. أورام الخلايا الدبقية: عادةً ما تكون هذه الأورام خبيثة وتنمو داخل أنسجة الدماغ. أعراضها عامة، وتعتمد أيضًا على موقعها. قد يظهر الصرع (نوبات الصرع) كأول أعراض لدى بعض المرضى. ø؛ أمراض ذات صلة: انزلاق الفقار القطني، استسقاء الرأس، أورام النخاع الشوكي.
